Kardinal Schwarzenbergplatz 1
A-5620 Schwarzach im Pongau
T: +43 6415 7101 0
Sie möchten uns Feedback geben?
Sie haben Fragen zur Verrechnung?
Am Beginn der neurologischen Abklärung steht die Erhebung der Krankheitsgeschichte. Sie liefert wichtige Parameter für die weitere Vorgangsweise. Zusätzlich sind in der Regel neurologische Untersuchungen erforderlich. Zu den wichtigsten Untersuchungsmethoden zählen:
Die Elektroenzephalografie (EEG) ist eine Methode zur Messung der elektrischen Aktivität des Gehirns. Dabei werden die Spannungsschwankungen an der Kopfoberfläche aufgezeichnet. Diagnostisch stehen neben dem Standard-EEG erweiterte Verfahren, wie z.B. Schlafentzugs-EEG, zur Verfügung.
Für ein EEG ist eine Terminvereinbarung unter +43 6415 7101 - 7521 erforderlich. Ambulante EEG-Untersuchungen werden meist vormittags durchgeführt. In der Regel sind es zwei pro Tag. Daher ist mit Wartezeiten von drei bis vier Wochen zu rechnen. Ausnahme: akute Fälle.
Das EEG wird häufig bei der Klärung von Epilepsien eingesetzt; dafür sind oft bis zu vier EEGs in Tagesabständen nötig. In dem Fall ist eine stationäre Aufnahme sinnvoll.
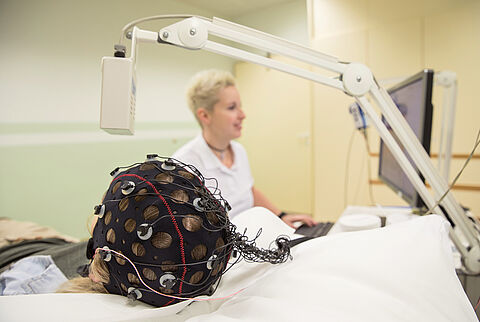
Inklusive Vorbereitung dauert die Untersuchung ca. 45 Minuten. Bei kleinen Kindern oder älteren Menschen kann die Untersuchung länger dauern, da die Qualität der Untersuchungsergebnisse in hohem Maße von der Entspannungsfähigkeit abhängt.
Sie bekommen eine Haube mit darin eingelassenen Elektroden auf den Kopf aufgesetzt. Das Fixieren der Elektroden auf der Kopfhaut ist nicht schmerzhaft, kann aber hin und wieder etwas Piksen. Am günstigsten ist es, wenn Sie mit gewaschenen Haaren und leichter Bekleidung, die ein Schwitzen vermeidet, zur Untersuchung kommen. Während der Untersuchung müssen Sie etwa 20 Minuten mit geschlossenen Augen möglichst entspannt liegen. Um die Entspannung zu erhöhen, fordern wir Sie zu einer vertieften Atmung auf.
Aufgrund des Aufbringens von Kontaktpaste sind die Haare an den Kontaktstellen verklebt.
Ein Schlafentzugs-EEG macht Sinn, wenn das Wach-EEG unauffällig ist, jedoch der Verdacht von epileptischen Anfällen durch die Krankengeschichte naheliegt. Ziel ist es, dass der Patient während der Untersuchung einschläft. Im Schlaf zeigen sich epilepsie-typische Potentiale besser.
Die Elektroneurografie (ENG) - auch Nervenleitgeschwindigkeit (NLG) genannt - ist eine Methode zur Bestimmung des Funktionszustandes von peripheren Nerven, also jener Nerven, die nicht Teil von Gehirn und Rückenmark sind. Die Untersuchung ist indiziert, um Schädigungen einzelner Nerven (z.B. durch Verletzungen im Rahmen eines Unfalles) oder allgemeine Nervenschädigungen (z.B. Polyneuropathie) zu untersuchen.
Der Untersuchungsverlauf wird der klinischen Problematik angepasst und ist daher variabel, ebenso die Untersuchungsdauer von mindestens einer halben bis ganzen Stunde.
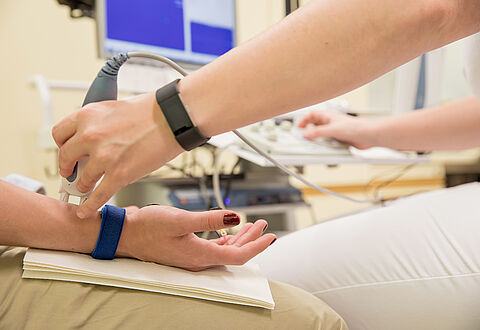
Bei der Elektroneurografie motorischer Nerven (jene Nervenfasern, die Muskeln versorgen) wird der zu untersuchende Nerv über eine Hautelektrode elektrisch gereizt. Dadurch kommt es zu einer Kontraktion des betroffenen Muskels, über dem ebenfalls eine Hautelektrode angebracht ist. Die Zeitspanne zwischen Nervenreizung und Muskelzucken wird elektronisch gemessen.
Bei der Untersuchung sensibler Nerven (jene Nervenfasern, die für Empfindungen zuständig sind) wird die Haut über Elektroden elektrisch gereizt und die Reizantwort gemessen.
Die Elektromyografie (EMG) ist eine Methode zur Untersuchung der elektrischen Muskelaktivität. Sie lässt Rückschlüsse auf die Frage zu, ob eine Erkrankung vom Muskel selbst ausgeht, oder ob der zugehörige Nerv erkrankt ist.
Zur Bestimmung der elektrischen Muskelaktivität wird eine dünne Nadelelektrode in den zu untersuchenden Muskel eingebracht und deren Lage mehrfach verändert. Die Beurteilung der abgeleiteten Potentiale erfolgt beim völlig entspannten, beim leicht und beim stark angespannten Muskel.
Die Untersuchung kann schmerzhaft sein. Nach der Untersuchung stellt sich häufig ein muskelkaterartiges Gefühl ein, das unterschiedlich lange anhält.
Die Untersuchung erfolgt im Sitzen oder im Liegen.
Der Liquor ist eine wasserklare Flüssigkeit im Gehirn und dem Rückenmark. Anhand der Laboruntersuchung der Liquorprobe können sich unterschiedliche Nervenerkrankungen, wie beispielsweise Meningitis, Encephalitis, Neuroborreliose, Multiple Sklerose, Subarachnoidalblutung etc. erkennen lassen. Für eine derartige Diagnostik ist ein stationärer Aufenthalt bei uns nötig und wird meist mit anderen Untersuchungen kombiniert. Der punktierte Liquor wird umgehend nach der Entnahme in unser Zentrallabor zur Untersuchung gebracht. So stehen die Ergebnisse ehestmöglich zur Verfügung.
Prinzipiell verläuft die Entnahme des Liquors aus dem Rückenmarkskanal auf der Höhe der Lendenwirbelsäule schmerzlos. Sie müssen bei vollem Bewusstsein, klarem Verstand und ansprechbar sein. Um die Abstände zwischen den Lendenwirbeln bestmöglich zu dehnen, sitzen Sie am Bettrand vornübergebeugt mit einer zusammengerollten Bettdecke als Stütze vor dem Bauch. Sie werden gebeten, einen möglichst runden Rücken zu machen bzw. die Schultern nach vorne fallen zu lassen. Eine Pflegeperson hält und unterstützt Sie dabei. Der Arzt sitzt hinter Ihnen und informiert Sie über das Vorgehen, tastet den Einstichpunkt, desinfiziert und platziert die Nadel. Das Abtropfen einiger Milliliter Liquor in zwei bis drei Röhrchen dauert meist nur wenige Minuten. Danach wird die Nadel entfernt und die Einstichstelle mit einem normalen Pflaster versorgt. Sie können unmittelbar danach aufstehen.
Entgegen herkömmlicher Anschauung ist eine bestimmte Liegedauer nicht ausdrücklich erforderlich, obwohl manche Patienten sie subjektiv als angenehm empfinden. Wenn postpunktionelle Beschwerden auftreten, dann treten sie mit oder ohne Liegen auf. Postpunktionelle Beschwerden hängen in erster Linie von Art und Durchmesser der Punktionsnadel ab. Wir verwenden bei ausgewählten Punktionen üblicherweise die sogenannten atraumatischen Nadeln (Sprotte-Nadeln). Sie minimieren das Risiko des Auftretens postpunktioneller Beschwerden. Trinken Sie nach der LP ausreichend Wasser. So beeinflussen Sie mögliche Schmerzen im Rücken oder Kopf. Sollten Sie an schweren postpunktionellen Beschwerden leiden, werden Sie vorübergehend stationär behandelt. Standardschmerzmittel sind gegen postpunktionelle Beschwerden nicht wirksam!